1940年,科学家们发明了航空材料——亚克力塑胶(PMMA),该材料凭借硬度高、透光性强的特性,被科学家们用于硬性隐形眼镜的制作,并在1960年风靡欧美各地。与此同时,许多验配师在验配过程中发现,部分患者在佩戴硬性隐形眼镜后近视度数未见增长,而且在持续戴镜一整天后,裸眼视力增加,同时近视问题也有所改善。
1962年,在美国芝加哥举行的全国眼科会议中,科学家们在经过讨论后达成共识——硬性隐形眼镜具有矫正视力的作用,同时其所引起的眼球变化将有效改善视力。于是,这些科学家们决定大力推进硬性隐形眼镜的研究工作,因此成立了国际角膜塑形学会(IOS)。会后,许多视光领域专家学者积极投身于ORTHO-K镜的研发,而该设计的理论基础是:利用硬性隐形眼镜塑形角膜弧度的特性,研发一种新型验配技术,使角膜作出更大改变,并让视力得到更大提升。
大多数角膜塑形术早期的主要作用皆是控制近视度数增长,随着科技的进步与镜片材料的发展,近视管理的相关研究也已经取得重大突破,而如今“周边离焦小光学区理论”受到众多验配师所推崇。具备周边离焦技术的镜片降低近视度数的效果极佳,但许多瞳孔较大的近视儿童在佩戴后,视觉质量却受到了严重影响。所以,我们不禁要问:除了佩戴小光学区角膜塑形镜以外,是否还有其他控制近视发展的方案?
PMMA隐形眼镜控制近视发展的研究
1956年,罗伯特·莫里森(Robert Morrison)教授在研究报告中表示,他为1021名7-19岁的近视患者验配了PMMA隐形眼镜,所使用镜片的基弧比角膜最平K值更平坦1.62D-2.50D,镜片直径为8.8mm-12.3mm,所有患者在持续戴镜2年后,皆未出现近视度数增长的现象。[1]因此,莫里森认为患者近视度数得到控制的原因在于戴镜后角膜变平、角膜新陈代谢或其他因素。
此后,关于PMMA隐形眼镜控制近视发展的报告层出不穷,许多验配专家也发现近视患者在佩戴硬性隐形眼镜后,角膜曲率有所改变;近视度数降低的同时,裸眼视力也得到提升。而Goss与Winkler教授[2]则表示,虽然近视患者的个体差异较大,但大部分女孩的近视度数都在15岁左右停止增长,而男孩则在16岁左右。
1962年,乔治博士在采访中表示,他帮助一位近视患者在两个月内将300度近视提升至1.0。而在此后的10年时间中,医学界出现了至少18起类似的临床案例。此时,也有不少专家提出反对意见,他们认为硬性隐形眼镜存在长期压迫角膜的隐患,将威胁眼部健康,但时间和经验证明了他们的考虑是多余的。
1981年,美国圣地亚哥市加州大学的视光学博士查理士发表了他在附属医院对佩戴ORTHO-K镜近视患者的观察研究成果:
- 患者在治疗过程中未出现角膜擦伤、结疤及扭曲现象,同时角膜敏感度未降低。
- 患者的角膜厚度、眼前房水深度及眼轴长未见明显变化,视朦现象在戴镜后10分钟左右自然消失。
- 相较矫正前,矫正后患者的裸眼视力有所提升。
- 视力矫正15个月后,70%的患者裸眼视力达到0.5,55%的患者裸眼视力达到0.8,而35%的患者裸眼视力达到1.00。
在日戴式隐形眼镜研究方面,Rengstorff教授发现患者在持续戴镜16小时后,平均角膜K值变陡0.44D,在夜间停戴后变平;同时,患者在日间持续戴镜16小时后,近视度数平均增加0.75D,在夜间停戴后近视度数完全恢复。[3] [4]Rengstorff持续观察患者长期戴镜后的角膜变化,并将角膜曲率测量及计算结果与戴镜前的数据进行比较,他发现戴镜1年的患者角膜平均变平0.33D,戴镜1.5-2.5年的患者角膜平均变平0.64D,戴镜3-6年的患者角膜平均变平0.77D。由此可知,近视度数随着角膜变平而降低。
另一方面,Rengstorff还观察了50名近视患者在停戴镜片后的角膜曲率半径及屈光度的变化,他发现这些患者在停戴3天后,平均角膜曲率半径变平0.25D;而持续停戴21天后,平均角膜曲率半径变陡0.50D。同时,停戴过程中患者的近视度数也在不断变化,患者停戴3天后屈光度下降0.75D,停戴21天后屈光度恢复至戴镜前的程度。[5] [6]因此,当角膜形状发生变化时,屈光度也将随之改变,所以角膜塑形是可逆的。
关于PMMA镜片的大规模研究成果
1964年,Nolan[7]教授在观察44名14岁以下佩戴硬性隐形眼镜的儿童时发现,持续戴镜1年后,这些儿童的屈光度并未发生变化。同时,Kelly[8]教授也表示,他所观察的57名近视患者,在持续戴镜4年后,其中22名患者的近视度数得到有效控制,而其中35名患者的近视度数仅增长1.25D(平均每年增长0.31D)。
1973年,生理学专家Stone教授进行了一项为期5年的研究,该研究过程更加严谨。Stone教授将实验组(84人)与对照组(40人)中的受试者进行匹配,并控制受试者的年龄范围,同时固定受试者摘卸镜片的时间段。受试者所佩戴的隐形眼镜直径≤9.2mm,光学区≤7.0mm,镜片的基弧比最平坦的角膜K值更陡。其报告总结如下:
- 实验组受试者近视度数平均每年增加0.10D,而对照组则增加0.35D。
- 实验组受试者角膜平K值平均每年降低0.10D,而对照组的相关数据则降低0.02D,两者数据具有统计学上显著的差异(P=0.01)。
- 实验组和对照组受试者的屈光度存在较大个体差异性。
- 大约1/3受试者近视度数增加1.12D,大约1/3受试者近视度数降低0.12D。
因此,Stone教授表示,近视发展之所以得到控制并不能完全归因于角膜变平,同时他认为佩戴隐形眼镜或许对抑制眼轴长增长具有一定作用。[9] [10]但可惜的是,Stone教授的研究报告中并未出现关于眼轴长度的测量数据。
RGP隐形眼镜控制近视发展的研究
1980年,RGP隐形眼镜材料的上市,激励许多眼视光领域专家学者投身于RGP隐形眼镜控制近视发展的研究工作。
来自美国休斯敦大学的Grosvenor博士及其团队发表了关于RGP隐形眼镜控制近视发展的研究报告。报告显示,他们通过角膜对齐装配法为100名儿童(8-13岁)进行隐形眼镜验配,其中60人完成了为期2年的验配治疗;而在这60人中,53人坚持每日戴镜,7人则进行不规律戴镜(规律戴镜:患者每日持续性、规律性戴镜;不规律戴镜:患者仅在上学时戴镜,而在下课、周末或夜间进行无规律间断性戴镜)。同时,Grosvenor博士以31名框架眼镜佩戴者作为对照组进行对比。观察项目包括:球面等效屈光度变化、角膜屈光力变化、眼轴长变化。因为不规律性佩戴者的数据存疑,所以仅以规律性佩戴者及框架眼镜佩戴者的测量数据进行对比,并梳理汇总如下:
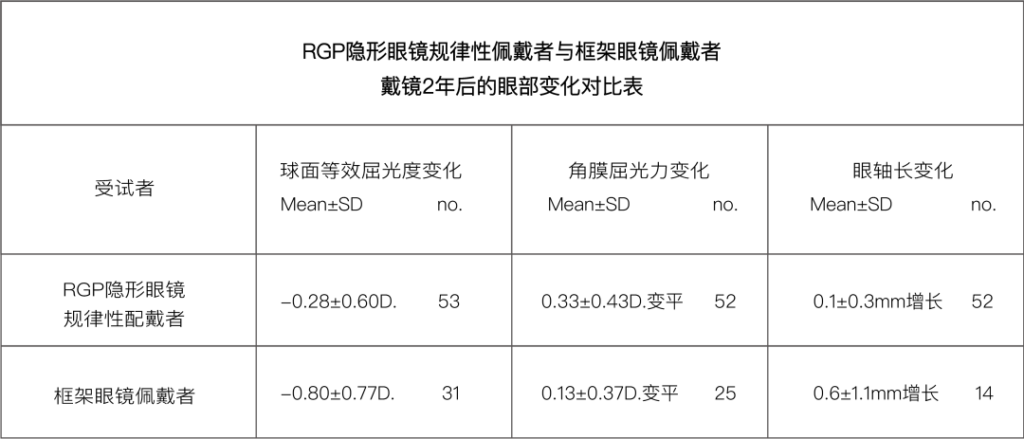
- 隐形眼镜规律性佩戴者的球面等效屈光度平均增加-0.28±0.60D,而框架眼镜佩戴者的相关数据则平均增加-0.80±0.77D。
- 规律性佩戴者的平均角膜K值降低(变平)0.33±0.43D,而框架眼镜佩戴者则降低(变平)0.13±0.37D。
- 规律性佩戴者的眼轴长度平均增加0.1±0.3mm,而框架眼镜佩戴者则增加了0.6±1.1mm。
由此,Grosvenor推测,隐形眼镜控制近视发展的主要原因在于角膜变平。但在对平均屈光度变化和角膜平K值变化的两组数据进行比较后,他发现隐形眼镜规律性佩戴者的角膜平均变平0.33D,而框架眼镜佩戴者的角膜平均变平0.13D,二者相差0.20D(0.33D-0.13D)。同时,框架眼镜佩戴者的近视度数比前者增加了0.52D(0.80D-0.28D),所以他认为对于控制近视发展,“角膜扁平化”仅起到一部分作用。Grosvenor博士在研究报告中表示,在为期2年的实验观察中,隐形眼镜规律性佩戴者的眼轴长度平均增加0.1mm,而14名框架眼镜佩戴者的眼轴长度平均增加0.6mm。[11] -[13]因此,他认为规律性佩戴隐形眼镜对控制眼轴长度的增长将起到一定作用,而这个结论与通过隐形眼镜产生周边离焦来控制近视发展的理论不谋而合。
1980年美国加州柏克莱大学的专家们进行了为期一年半的ORTHO-K镜临床观察,观察结果验证了ORTHO-K镜治疗的安全性和有效性。
1985年,美国休斯敦大学的可恩博士在为期5年的ORTHO-K镜临床观察结果中表示,在详细对比控制组与实验组的角膜水肿程度及角膜上皮层细胞的受损情况之后,他发现两组角膜差异不大,实质层细胞皆未受到影响,且内皮层细胞未见变薄。因此,他认为长期佩戴硬性透氧性隐形眼镜可以控制近视度数增长。
这些临床观察成果进一步证实了ORTHO-K镜在近视治疗中的安全性及有效性,此后,ORTHO-K镜逐渐被更多近视患者所接受,同时也被美国各州法律所认可,并成为众多验配师所推崇的有效控制近视发展的合法产品。
本期文章到这里就结束了,敬请期待《被遗忘的RGP隐形眼镜临床观察成果(下篇)》。
*本文涉及到的所有内容,均由黄美丽博士根据多年材料研发经验及专业研究成果所撰写,于中国首次发布,不作为商业用途使用,平台仅提供浏览观赏并保持“技术中立”,若第三方侵犯我司作品著作权或视频中涉及相关著作权,我司有权追究其法律责任或协助被侵权作者进行维权。
本文版权归Optact鹰视所有
仅供专业人士参考
未经授权谢绝转载、翻译及传播
参考文献:
[1] Morrison RJ. Contact lenses and the progression of myopia. Optom Wkly 1956,47:1487-8.
[2]Goss DA. Winkler RL. Progession of myopia in youth:age of cessation. Am J Optom Physiol Opt 1983,60:651-8.
[3] Rengstorff RH. Diurnal variations in corneal curvature after the wearing of contact lenses. Am J Optom Arch Am Acad Optom 1971,48:239-44.
[4]Rengstorff RH. Diurnal variations in myopia after the wearing of contact lenses. Am J Optom Arch Am Acad Optom 1970,47:812-5.
[5] Rengstorff RH. Variations in corneal curvature measurements:an after-effect observed with habitual wearers of contact lenses. Am J Optom Arch Am Acad Optom1969,46:45-51.
[6] Rengstorff RH. Relationship between myopia and corneal curvature changes after wearing contact lenses. Am J Optom Arch Am Acad Optom 1969,46:357-62.
[7] Nolan JA. Progress of myopia and contact lenses. Contacto 1964,8:(1)25-6.
[8] Kelly TS,Chatfield C,Tustin G. Clinical assessment of the arrest of myopia Br J Ophthalmol 1975,59:529-38.
[9] Stone J. Contact lens wear in the young myope. Br J Physiol Opt 1973,28:90-134.
[10]Stone J. The possible influence of contact lenses on myopia. Br J Physiol Opt 1976,31:89-114.
[11] Grosvenor T,Perrigin DM,Perrigin J,Masiovitz B. Houston myopia control study:a randomized clinical trial,Part 2. Final report by the patient care team. Am J Optom Physiol Opt 1987,64:482-98.
[12] Grosvenor T,Perrigin J,Quintero S,Perrigin D. The use of silicon-acrylate contact lenses for myopia control:results after one year. Proceedings of the 1987 Northeastern State University Symposium on Theoretical and Clinical Optometry. Tahlequah,OK:1987.
[13] Perrigin J,Perrigin D,Grosvenor T. A comparison of clinical refractive data obtained by three examiners. Am J Optom Physiol Opt 1982,59:515-9.





